Kransæðahjáveituaðgerð
Kransæðahjáveituaðgerð (CABG) er algengasta hjartaaðgerð sem framkvæmd er á fullorðnum einstaklingum og jafnframt algengasta aðgerðin til meðferðar á kransæðaþrengslum.[1]
Aðgerðin
[breyta | breyta frumkóða]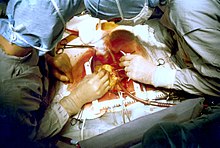
Meirihluti kransæðahjáveituaðgerða, eða um 70%, eru gerðar á hjarta sem hefur verið stöðvað og sjúklingur tengdur hjarta- og lungnavél, en einnig er hægt að framkvæma aðgerðina á sláandi hjarta. Í flestum tilfellum er sjúklingur vægt ofkældur áður en klemmt er á ósæðina og hjartað stöðvað með svokallaðri cardioplegiu sem er gefin í gegnum ósæðarótina. Cardioplegian er svo gefin á 15-20 mínútna fresti út aðgerðina til að viðhalda virkninni.[2] Æðarnar sem notaðar eru til hjáveitu geta bæði verið slagæðar og bláæðar, en það hefur sýnt sig að slagæðar hafa lengri líftíma og notkun þeirra því sífellt að færast í aukanna. Sú bláæð eða græðlingur sem oftast er notaður til hjáveitu er löng bláæð úr fæti sjúklings sem heitir vena saphanous. Snúa þarf græðlingnum á rönguna vegna loka sem í æðinni eru og er annar endi hans tengdur við kransæð og hinn tengdur ósæðinni. Innri brjóstveggsslagæðar eru algengustu slagæðarnar sem notaðar eru til hjáveitu og þar sem þær eru þegar tengdar stærri slagæðum þarf aðeins að flytja annan endann og græða hann við kransæð.[3] Þegar búið er að tengja allar hjáveitur er blóði dælt aftur inn í hjartað og sjúklingur tekinn af hjarta- og lungnavélinni.[4] Áður en skurðsári sjúklings er lokað eru tengdir gangráðsvírar í gáttir og slegla og drenum komið fyrir í miðmæti umhverfis hjarta til þess að taka á móti blóði og vessa frá aðgerðarsvæði fyrst um sinn.[5]
Fylgikvillar
[breyta | breyta frumkóða]Eins og með allar aðgerðir fylgir einhver áhætta því að gangast undir kransæðahjáveituaðgerð, bæði þegar litið er til aðgerðarinnar sjálfrar og fylgikvilla hennar. Hlutfall þeirra sem deyja í aðgerð er um 2-3%[6] en tíðni sýkinga í skurðsárum eftir aðgerð er allt að 20% innan 30 daga eftir aðgerð.[7] Ýmis vandamál geta komið upp hjá sjúklingum fyrir, í og eftir hjartaaðgerð. Fyrir aðgerð er alltaf einhver hætta á að sjúklingur fái hjartadrep vegna álags og kvíða eða í kjölfar alvarlegrar blóðþurrðar til hjartavöðvans. Í aðgerðinni sjálfri getur reynst erfitt að venja sjúkling af hjarta- og lungnavél og getur það jafnvel orðið til þess að hjarta sjúklings nái sér ekki á strik að fullu. Í aðgerð er líka hætta á því að sjúklingur fái blóðtappa vegna blóðreks frá græðlingnum.[8] Eftir aðgerð geta komið upp ýmsar fylgikvillar eins og miðmætisbólga og postpericadiotomy syndrome en lungnavandamál eru algengasti fylgikvillinn og má þar helst nefna samfall á lungnablöðrum, vökva í brjóstholi og lungnabólgu. Einnig eru hjartsláttartruflanir algengar efir hjartaaðgerðir.[9] Rannsóknir á kransæðahjáveituaðgerðum sýna samt sem áður fram gangsemi þeirra fyrir fólk með kransæðasjúkdóma og mikilvægi þeirra í að draga úr einkennum tengdum sjúkdómnum og auka lífsgæði sjúklinga.[10]
Vandamál fyrir og eftir aðgerð
[breyta | breyta frumkóða]Hjartsláttartruflanir
[breyta | breyta frumkóða]
Fyrstu dagana eftir kransæðahjáveituaðgerð er fylgst náið með hjartalínuriti sjúklings því hjartsláttartruflanir eru algengur fylgikvilli hjartaaðgerða. Orsakir hjartsláttartruflana geta tengst áverka í aðgerð, svæfingu, notkun hjarta- og lungnavélar, breytingum á kalíumþéttni í blóði, lágþrýstingi, minnkun á blóðrúmmáli og súrefnisþurrð. Helstu hjartsláttartruflanirnar eru gáttatif, gáttaflökt og aðrar ofansleglatruflanir vegna bjúgs og bólgu í gáttarvef og geta þær valdið ófullnægjandi fyllingu slegla þannig að útfall hjarta minnkar. Minnkað útfall hjarta getur einnig stafað af minnkuðu blóðrúmmáli og blóðþrýstingsfalli ef mikil blæðing verður.
Meðferðin felst í nákvæmu eftirliti og skráningu á hjartsláttartíðni og takti, blóðþrýstingi og súrefnismettun. Viðhald blóðþrýstings eftir hjartaaðgerð er gríðarlega mikilvæg og breytingar á honum getur haft neikvæðar afleiðingar á bata sjúklings. Háþrýstingur eftir aðgerð eykur til að mynda líkur á blæðingu, eykur súrefnisþörf hjartavöðvans og getur valdið hjartaþröng. Einnig getur þvagútskilnaður gefið vísbendingu um útfall hjartans og þess vegna mikilvægt að fylgjast með hraða hans. Ef hjartasláttartruflanir verða hjá sjúkingi er honum gefin lyf samkvæmt fyrirmælum læknis og stundum þarf að grípa til þess að stjórna hjartsláttartíðni og takti tímabundið með gangráðvírum sem settur voru við hjarta sjúklings í aðgerðinni.[11]
Skert athafnarþrek
[breyta | breyta frumkóða]Skert athafnarþrek getur bæði átt við kransæðasjúklinga fyrir og eftir aðgerð. Fyrir aðgerð stafar þrekleysið af ónægu súrefnisframboði tengt skertu blóðflæði til hjartans vegna kransæðaþrengsla. Blóðþurrðin lýsir sér svo sem hjartaöng og viðkomandi finnur að öllum líkindum til aukinnar mæði. Ef sjúklingur er með langt genginn kransæðasjúkdóm og sýnir einkenni í hvíld þarf hann að miklu leiti að vera rúmliggjandi til að minnka súrefnisþörf hjartans. Eftir aðgerð skerðist athafnarþrek sjúklings hins vegar oftast vegna rúmlegu eða hreyfingaleysis sem fylgir óhjákvæmilega aðgerðinni.
Markmið meðferðar við skertu athafnarþreki er að sjúklingur efli hreyfigetu sína stigvaxandi og tjái sig færan um að ljúka áætluðum daglegum athöfnum.[12] Helsta hjúkrunarmeðferðin er hreyfing eins fljótt og kostur gefst eftir aðgerð enda skiptir hún höfuð máli í endurhæfingu aðgerðarsjúklinga. Ekki er ólíklegt að sjúkraþjálfun hefjist að kvöldi aðgerðardags eða morguninn eftir en þá sest sjúklingur gjarnan fram á rúmstokk og leyfir fótum að hanga lausum fram af rúminu. Hreyfing flýtir bæði fyrir bata sjúklings og kemur í veg fyrir þekkta fylgikvilla aðgerða eins og vandamálum tengt hjarta- og æðakerfi, öndunarfærum og þvagfærum, auk þess sem að hún viðheldur vöðvavirkni sjúklings og kemur í veg fyrir hægðatregðu.[13]
Vandamál tengt öndunarfærum
[breyta | breyta frumkóða]Þegar notuð er hjarta- og lungnavél í aðgerð verður takmörkun á útþenslu lungnablaðra og öndun almennt grynnist en við það minnkar framleiðsla surfactants og lungnablöðrur geta því fallið saman. Einnig geta verkir vegna inniliggjandi drenslanga komið í veg fyrir að sjúklingur nái að viðhalda eðlilegri öndun. Mikilvægt er því að stuðla að hreinsun öndunarvega í kjölfar aðgerðar svo sjúklingi sé unnt að endurheimta fyrri lungnarýmd.
Meðferð felst í hvatningu á öndunar- og hóstaæfingum ásamt eftirliti með blóðgösum, magni, litarhátt og þykkt drenvökva, hraða, dýpt, takti og áreynslu við öndun og niðurstöðum lungnamynda. Það að sjúklingur sé vel verkjastilltur gerir honum kleift að iðka öndunar- og hóstaæfingar og hefur það því mikið að segja um árangur meðferðar.[14] Með öndunaræfingum er unnt að auka lungnarýmd og koma í veg fyrir slímsöfnun í lungum. Þannig má minnka líkur á því að sjúklingur þrói með sér lungnabólgu og frekara samfall lungnablaðra. Enn fremur örvar djúp innöndun hóstaviðbrögð sem ýta enn frekar undir hreinsun öndunarvega.[15]
Brenglun á vökvajafnvægi
[breyta | breyta frumkóða]Nákvæmt eftirlit með vökvajafnvægi sjúklings er nauðsynlegt eftir hjartaaðgerðir og er það gert með því að mæla og skrá inn allan vökva sem sjúklingur fær, um munn og í æð, sem og þvagútskilnað frá honum. Fyrst eftir aðgerð er vökvainntekt sjúklinga takmörkuð vegna mikillar vökvagjafar í aðgerð og til þess að draga úr þeirri vinnu sem hjartað þarf að inna af hendi. Þegar sjúklingur er í hjarta- og lungnavél aukast líkur á nýrnabilun vegna þess að rauðar blóðfrumur skemmast og geta valdið stíflu í nýrum en allt að 25% sjúklinga fá einhverja nýrnabilun eftir hjartaaðgerðir. Einnig getur starfsemi nýrna raskast ef blóðþrýstingur verður of lágur í aðgerð.
Hjúkrunarmeðferð felst í því að fylgjast með mælingum á inntöku og útskilnaði vökva hjá sjúklingi, en lágmarks útskilnaður er 30 ml/klst. Sjúkling á einnig að vigta daglega og fylgjast með einkennum um bjúgsöfnun í lungum og útlimum. Gjöf á þvagræsilyfjum eftir hjartaaðgerðir er ekki óalgeng og því mikilvægt að fylgjast með niðurstöðum blóðrannsókna með tilliti til raflausna, sérstaklega kalium, magnesíum og fosfór.[16]
Kvíði
[breyta | breyta frumkóða]Kvíði sjúklinga fyrir og eftir kransæðahjáveituaðgerð er eðlilegur í ljósi þess að um stóra aðgerð er að ræða. Kvíði sjúklings getur byggst á mismunandi forsendum og því mikilvægt að finna út hvar rót kvíðans liggur en ótti við breytt heilsufar eða hlutverk er algengur.[17] Rannsóknir hafa sýnt að væntingar kransæðasjúklinga til meðferðar hafi áhrif á útkomur og upplifun sjúklinga á eigin lífsgæði eftir kransæðahjáveituaðgerðir.[18]
Hjúkrunarmeðferðir við kvíða byggjast á því að efla aðlögunarleiðir og getur reynst hjúkrunarfræðingum vel að hafa í huga bjargráð sjúklinga. Öflug fræðsla fyrir aðgerð getur dregið úr kvíða hjá sumum en aukið á hjá öðrum. Kvíðastilling getur byggst á því að gefa sjúklingi róandi lyf en stundum getur verið nóg að vera virkur hlustandi og hughreysta sjúkling. Ýmsar slökunarmeðferðir geta virkað vel gegn kvíða sem og stjórn á umhverfisaðstæðum. Mikilvægt er að huga að fjölskyldu sjúklings og aðstandendum því þeir geta upplifað kvíða gagnvart heilsufari sjúklings og jafnvel haft neikvæð áhrif á tilfinningar sjúklings til eigins heilsufars.[19]
Tilvísanir
[breyta | breyta frumkóða]- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Henry og Thompson (2005).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Henry og Thompson (2005).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Henry og Thompson (2005).
- ↑ Hassan, Smith og Engel(2006): 515-20.
- ↑ Henry og Thompson (2005).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Ballan og Lee (2007): 24-8.
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Kozier, Erb, Berman og Snyder (2004).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Kozier, Erb, Berman og Snyder (2004).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Monahan, Sands, Neighbors og Marek (2007).
- ↑ Ballan og Lee (2007): 24-8.
- ↑ Monahan, Sands, Neighbors og Marek (2007).
Heimildir
[breyta | breyta frumkóða]- Ballan, A. og G. Lee, „A Comparative Study of Patient perceived Quality of Life pre and post Coronary Artery Bypass Graft Surgery“, Australian Journal of Advanced Nursing, 24 (4) (2007): 24-8.
- Hassan, M., J.M. Smith og A.M. Engel, „Predictors and Outcomes of Sternal Wound Complications in Patients after Coronary Artery Bypass Graft Surgery“, The American Surgeon 72 (6) (2006): 515-20.
- Henry, M.M. og J.N. Thompson (ritstj.), Clinical Surgery (Edinburgh: Elsevier Limited, 2005).
- Kozier, B., G. Erb, A.J. Berman og S. Snyder, Fundamentals of Nursing: Concept, Process and Practice (7. útg.) (New Jersey: Pearson Prentice-Hall, 2004).
- Monahan, F.D., J.K. Sands, M. Neighbors og J.F. Marek (ritstj.), Phipps’ Medical-Surgical Nursing: Health and Illness Perspectives (Edinburgh: Mosby Inc./ Elsevier Limited, 2007).
